Jak skutecznie Polska radzi sobie z koronawirusem?
W skrócie
Prawdopodobnie coraz lepiej udaje nam się wykrywać chorych w Polsce, ale wciąż diagnozujemy poniżej połowy z nich. Przyszłość będzie wymagała od nas długoterminowej strategii wyjścia z kwarantanny, bo choroba z pewnością zostanie z nami na dłużej. Aż do zaszczepienia większości populacji będziemy być może potrzebować programu izolowania osób zagrożonych, śledzić kontakty zakażonych czy masowo wdrożyć testy serologiczne. Analiza dr. Rafała Mostowego próbuje zmierzyć się z pytaniami dotyczącymi obecnej sytuacji i scenariuszy na nadchodzące miesiące.
Ostatnie dni dostarczają nam wielu pośpiesznych analiz dotyczących spadków i wzrostów liczby zakażonych, popartych naprędce rysowanymi wykresami, które mają udowodnić jedną albo drugą tezę. Prognozowanie przebiegu epidemii nie są jednak takie proste, a wielu kluczowych czynników w pełni nie znamy. Rafał Mostowy, lider grupy badawczej w Małopolskim Centrum Biotechnologii Uniwersytetu Jagiellońskiego pokazuje niepewną statystycznie przyszłość w analizie opartej o szwajcarski model z Uniwersytetu w Zurychu. Analiza dostępna jest też w języku angielskim na stronie autora.
Warto podkreślić, że do wyników analizy powinniśmy podchodzić ze zdrowym sceptycyzmem. Choć pomaga ona zmierzyć i przewidywać dalszy rozwój sytuacji, to jej przewidywania nie mogą być traktowane jako „pewne” liczby. Praca Mostowego wciąż jest statystyką zależną od przyjętych założeń i wybranego modelu, która będzie aktualizowana wraz z rozwojem sytuacji.
Szczególnie istotne są dwie liczby, co do których nie mamy pewności. Bazowy współczynnik reprodukcji (R0) to teoretyczna, uśredniona liczba osób, którą zaraża każdy nosiciel wirusa. Jeśli R0 jest większe od 1, to zarażonych z czasem przybywa; jeśli mniejsze – epidemia zaczyna wygasać. Dla COVID-19 szacuje się, że mieści się ona w przedziale od 2,0 do 2,6: każdy zaraża od dwóch do dwóch przecinek sześć osoby (ułamki osób to z pewnością jedne z mniej humanistycznych uroków statystyki).
Drugą ważną liczbą jest współczynnik skuteczności izolacji i kwarantann (κ, kappa), który mieści się w przedziale od zera do jeden. Jeśli przedsięwzięte w Polsce środki całkowicie uniemożliwiłyby przekazywanie wirusa, to współczynnik ten wyniósłby zero. Jeśli z kolei nasze siedzenie w domach zupełnie wirusowi by nie przeszkadzało, współczynnik ten wyniósłby jeden. Nie znamy wartości tego współczynnika, choć autor analizy przypuszcza, że jego wartość wynosi pomiędzy 0,2 a 0,8. „Celem analizy jest oszacowanie tego parametru, ale 26 marca nie mieliśmy jeszcze wystarczająco wielu danych, żeby to zrobić” – przyznaje Rafał Mostowy. „Spodziewam się, że w nadchodzących tygodniach powinniśmy uzyskać statystyczny sygnał do takiego pomiaru”.
Te dwie wartości pomnożone przez siebie dają razem teoretyczne tempo rozprzestrzeniania się wirusa w Polsce, co stanowi nasz wkład do modelu.
Jak skuteczni jesteśmy w wykrywaniu przypadków wirusa?
Na wstępie warto powiedzieć: nie wykrywamy wszystkich chorych na koronawirusa i nie ma w tym nic dziwnego. Rafał Mostowy próbuje oszacować, jaki procent przypadków faktycznie udaje nam się wykryć.
Część przypadków we wszystkich państwach pozostaje niewykryta z paru powodów: wielu chorych na COVID-19 przechodzi infekcję bezobjawowo lub sądzi, że to zwykła grypa; dla części zapewne brakuje testów. Pamiętajmy też o tym, że choroba potrzebuje paru dni na rozwój – dziś więc diagnozujemy przypadki, które zaraziły się na przykład tydzień temu. Prawdziwych zarażonych na pewno jest więc dzisiaj więcej niż rozpoznanych, bo choroba dopiero się u nich rozwija.
Według jego analizy, w połowie marca byliśmy w stanie wykrywać około 6-8% przypadków, ale wraz z rosnącą liczbą wykonywanych testów nasza zdolność do diagnozy rośnie. Według analizy, 26 marca diagnozowaliśmy już 18-45% wszystkich obecnych w Polsce przypadków koronawirusa (ten wynik potwierdza też badanie Londyńskiej Szkoły Higieny i Medycyny Tropikalnej). Innymi słowy, tego dnia w Polsce prawdziwych przypadków było mniej więcej dwa do pięciu razy więcej.
Tak szeroki szacunek wynika właśnie z niepewności co do skuteczności izolacji. „Skuteczność interwencji determinuje, jak szybko przybywa osób zakażonych i chorych” – tłumaczy Rafał Mostowy. „Wprawdzie wykonujemy coraz więcej testów dziennie, ale jeżeli wirusa nie zatrzymamy, to zakażonych będzie przybywać szybciej niż testów. Dlatego potrzebujemy zarówno więcej testować, jak i spowolnić epidemię”.
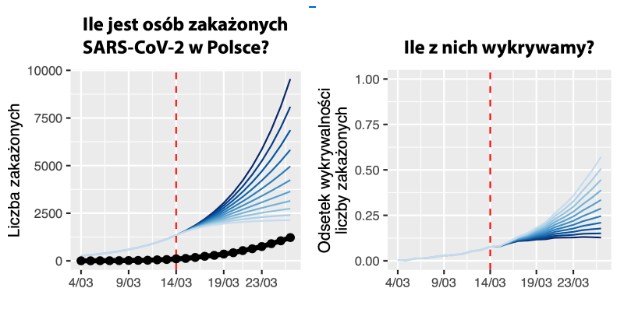
Źródło: https://rmostowy.github.io/covid-19/prognoza-polska/
To jednak nie powinno wywoływać nadmiernego stanu alarmowego – powyższy scenariusz jest mniej więcej podobny do sytuacji innych państw. Autorzy raportu Londyńskiej Szkoły Higieny i Medycyny Tropikalnej (LSHiMT) szacują, że w innych państwach liczba zdiagnozowanych przypadków do wszystkich chorych wahała się od poniżej 20% (w przypadku Włoch, Hiszpanii, Turcji, Francji czy Wielkiej Brytanii) do ponad 50% (Niemcy, czy też mająca szczególnie wysoki wynik Korea Południowa). Co więcej, zaktualizowana wersja tego raportu potwierdza wyniki uzyskane przez Rafała Mostowego dla Polski:
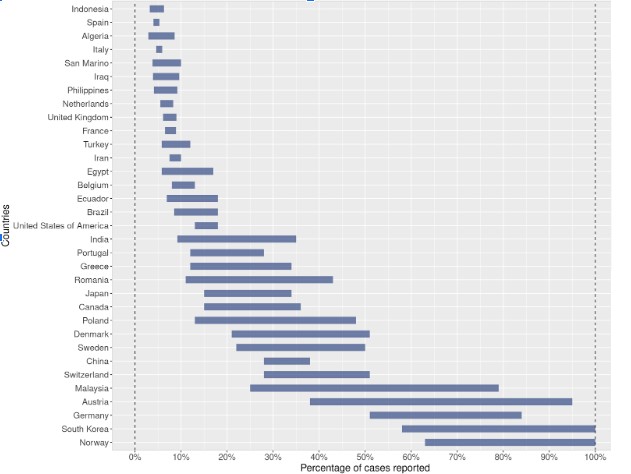
Procent wykrytych chorych na COVID-19 w różnych państwach. Źródło: Russel et. al., Using a delay-adjusted case fatality ratio to estimate under-reporting
Nasuwa się prosty wniosek: każdy z nas może pomóc odciążyć wykonujące testy laboratoria poprzez jeszcze bardziej rygorystyczne stosowanie się do zasad izolacji. Im bardziej ograniczymy rozprzestrzenianie się wirusa dzisiaj, tym mniej będzie przyszłych nowych przypadków, a więc za parę dni rosnąca liczba testów pozwoli nam diagnozować większy odsetek chorych.
Kwarantanna nie zniknie z dnia na dzień
Autor następnie analizuje różne scenariusze skuteczności obecnej izolacji, kryjące się pod wartością κ (grecka litera kappa). Zanim przejdziemy do wyników, ważne są trzy zastrzeżenia: to szacunkowa analiza, która nie jest pewnym przewidywaniem przyszłości. Współczynnik κ tak naprawdę stale się zmienia – choćby ładna pogoda może spowodować, że więcej osób na raz wyjdzie na spacer czy zakupy, zmniejszając skuteczność izolacji. Analiza zakłada tutaj również najtrudniejszy scenariusz, w którym wartość współczynnika R0 wynosi 2,6. To oznacza, że każdy zarażony przenosi wirusa na ponad dwie i pół osoby. To jego górna granica i jest prawdopodobne, że jest on mniejszy, a w związku z tym – nasza sytuacja lepsza. Po trzecie, pamiętajmy, że osie pionowe wykresów są w skali logarytmicznej, co oznacza, że każda jednostka skali odpowiada za dziesięciokrotny wzrost wartości.
Przyjrzyjmy się najpierw prognozowanej liczbie przypadków wymagających intensywnej terapii w zależności od scenariusza skuteczności kwarantanny i izolacji. Przypominam, że wbrew intuicji wartość kappa = 1 oznacza kompletną nieskuteczność podjętych kroków, a kappa = 0 oznacza całkowite zatrzymanie przekazywania wirusa. Nie znamy wartości tego współczynnika dla Polski. Londyńska LSHiMT wstępnie szacuje, że w Wielkiej Brytanii udało się przenoszenie (R0) zmniejszyć z 2,6 do około 0,62, a to oznaczałoby, że tam kappa jest równa 0,23. To oznaczałoby, że w Wielkiej Brytanii izolacja pomaga ograniczyć transmisję wirusa o 77%.
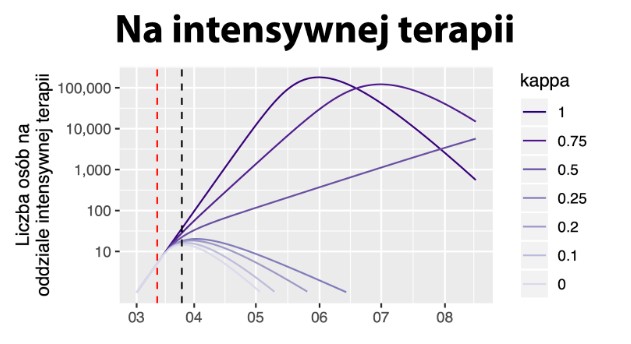
Źródło: https://rmostowy.github.io/covid-19/prognoza-polska/
Mając w pamięci słowa ministra Szumowskiego, mówiącego o dostępności dziesięciu tysięcy łóżek i około 1300 respiratorów w samych szpitalach zakaźnych, widzimy, że potrzebujemy dzięki izolacji i kwarantannom zredukować przenoszenie wirusa o ponad pięćdziesiąt procent, aby nie przeciążyć systemu opieki zdrowotnej. Warto zauważyć, że w tym samym wywiadzie minister informuje o 50 pacjentach obecnie podpiętych do respiratorów w szpitalach zakaźnych, co mniej więcej odpowiada szacunkom z modelu Rafała Mostowego.
Trzeci element analizy dotyczy potencjalnej liczby zmarłych na koronawirusa, przy założeniu śmiertelności choroby na poziomie 1,25%.
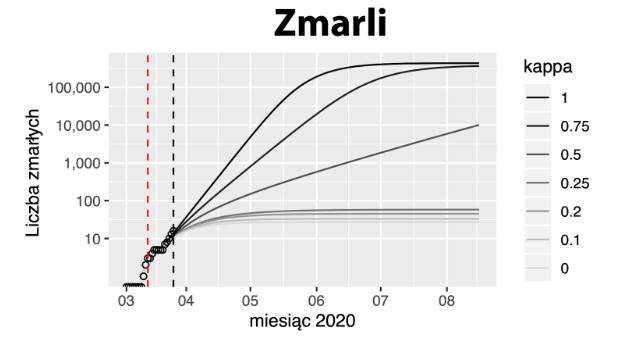
Źródło: https://rmostowy.github.io/covid-19/prognoza-polska/
Ten wynik unaocznia to, o czym bez twardych danych rozmawiamy od dwóch tygodni: jeśli chcemy chronić osoby zagrożone, izolacja musi być skuteczna. Przeliczając skuteczność na liczby: musimy zredukować przenoszenie wirusa o znacznie ponad 50%, ponieważ dopiero wtedy krzywa opisująca 75-procentową redukcję (κ = 0,25) pozwala zatrzymać się na mniej niż kilkuset ofiarach.
Nic dziwnego więc, że ogłaszane są kolejne zaostrzenia narodowej izolacji. To od naszego dostosowania się do coraz ostrzejszych reguł zależy, czy przeciążymy system ochrony zdrowia i czy liczbę ofiar będziemy liczyć w tysiącach.
Zbyt skuteczna kwarantanna tworzy długoterminowe wyzwanie
Zdolność do zarażania (R0) zależy także od liczby osób podatnych na zarażenie. Zakładamy tutaj, że osoby, które wyzdrowiały po COVID-19 mają zbudowaną odporność na tę chorobę. Nie wiemy jeszcze, na jak długo ją zachowują.
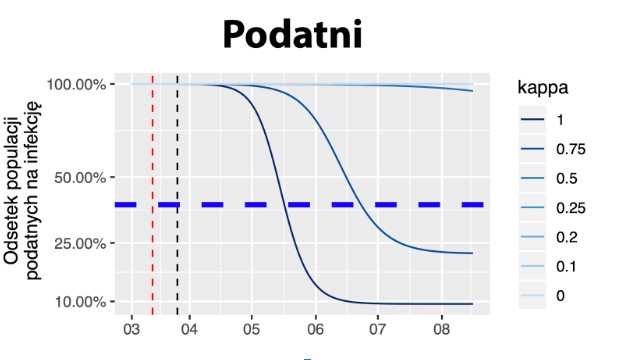
Źródło: https://rmostowy.github.io/covid-19/prognoza-polska/
A to oznacza, że niezbędna dzisiaj izolacja nie rozwiązuje problemu długoterminowo, bo wciąż możliwy będzie nawrót choroby. Jeśli zredukowalibyśmy przekazywanie wirusa o 90%, na jesień wciąż prawie wszyscy mieszkańcy Polski mogliby się zarazić, najprawdopodobniej mielibyśmy do czynienia więc z powrotem epidemii. Co musiałoby skutkować kolejną kwarantanną chroniącą zdrowie i życie z oczywistą szkodą dla gospodarki i miejsc pracy.
Dlatego nie liczmy na to, że z dnia na dzień wszelkie rygory izolacji zostaną zniesione. Do „normalnego” jeszcze parę miesięcy temu życia będziemy wracać krok po kroku. Być może najpierw pójdziemy do pracy, a dopiero za jakiś czas uruchomione zostaną szkoły czy uniwersytety. Najprawdopodobniej do czasu wyprodukowania skutecznej szczepionki pewne obostrzenia zostaną z nami na stałe.
W poszukiwaniu planu wyjścia z kwarantanny
Już dziś potrzebujemy długoterminowej strategii zapobiegania ponownemu wybuchowi pandemii. Nad takimi rozwiązaniami pracują już zresztą rządowe zespoły. Załóżmy prawdopodobny scenariusz, w którym udaje nam się ograniczyć rozprzestrzenianie wirusa i nie przeciążyliśmy opieki zdrowotnej. Dzięki temu liczba chorujących po paru tygodniach zaczyna spadać.
Jeśli zrealizujemy pozytywny scenariusz, w którym rozprzestrzenianie się wirusa zostaje zahamowane, to do czasu zaszczepienia populacji będziemy musieli zapobiec powrotowi epidemii. Potrzebujemy długofalowej strategii działania na długie miesiące po izolacji. Być może będziemy zmuszeni dłużej izolować osoby zagrożone, wykorzystywać technologię do śledzenia kontaktów ludzi, czy przeprowadzać masowe testy serologiczne.
Testy serologiczne pozwalają wykryć, czy we krwi obecne są przeciwciała powstałe na skutek obrony organizmu przed COVID-19. W ten sposób możemy się dowiedzieć jaka część populacji naprawdę przeszła (nawet bezobjawowo) tę chorobę i kto jest jeszcze na nią podatny. Co w przypadku nowych ognisk zachorowań pozwala objąć izolacją przede wszystkim zagrożone osoby.
Drugim pomysłem jest śledzenie kontaktów chorujących i obejmowanie kwarantanną osób mających z nimi styczność. To oczywiście już dziś stosowana praktyka. Po wyjściu z kwarantanny wykładniczo wzrośnie liczba osób, z którymi kontakt mogła mieć dana osoba, zanim poczuła symptomy choroby. Dlatego będziemy potrzebowali działań podobnych na przykład do Singapurskiej aplikacji zbierającej przez Bluetooth informację o urządzeniach w pobliżu. Aplikacja ta, co ważne, nie dzieli się naszymi danymi, o ile nie zachorujemy. Nie zbiera też danych lokalizacyjnych, a jedynie identyfikatory urządzeń w pobliżu. To pozwala w znacznym stopniu chronić prywatność chorujących, a ich samych – przed społecznym ostracyzmem.
Opublikowany 31 marca w Science artykuł modelujący przebieg epidemii dochodzi do wniosku, że takie cyfrowe narzędzie faktycznie ma sporą szansę pomóc opanować rozprzestrzenianie się wirusa do czasu wynalezienia szczepionki.
Trzecim przykładem takich działań jest selektywna izolacja najbardziej zagrożonych przypadków, w tym na przykład osób starszych. To zrozumiała procedura, która co prawda większości z nas uniemożliwi zobaczenie się z rodzicami czy dziadkami przez znacznie dłuższy czas niż parę tygodni, ale pomoże nam ochronić ich przed chorobą. Jeśli nie chcemy odwiedzać dziadków i rodziców na Wszystkich Świętych, to osobno powinniśmy spędzić nie tylko Wielkanoc, ale też być może Wigilię.
Dziękuję Rafałowi Mostowemu – autorowi analizy – za konsultację.
Publikacja nie została sfinansowana ze środków grantu któregokolwiek ministerstwa w ramach jakiegokolwiek konkursu. Powstała dzięki Darczyńcom Klubu Jagiellońskiego, którym jesteśmy wdzięczni za możliwość działania.
Dlatego dzielimy się tym dziełem otwarcie. Ten utwór (z wyłączeniem grafik) jest udostępniony na licencji Creative Commons Uznanie Autorstwa 4.0 Międzynarodowe. Zachęcamy do jego przedruku i wykorzystania. Prosimy jednak o podanie linku do naszej strony.


